Om spondyloartritt
Spondyloartritt og spondylartropati refererer til en familie av autoimmune sykdommer som deler visse sykdomstrekk. Det betyr at kroppens immunceller går til angrep på eget vev, som om det var en infeksjon.
Det mest fremtredende trekket på spondyloartritt er betennelse i ledd i ryggen, særlig iliosakralleddene. Andre symptomer kan være asymmetrisk betennelse i ett eller noen få ledd, særlig i bena, og entesitt, som innebærer betennelse på steder der leddbånd eller sener festet til ben.
Andre trekk kan være utslett og psoriasis, betennelser i øyne (uveitt eller iridocyklitt), betennelse i tarm og en sterk kobling til funn av faktoren humant leukocyttantigen (HLA-B27) i blodet.
Sykdomsårsak
Det er begrenset med kjennskap til hvordan spondylartropatier oppstår. Det ser ut til at det er en arvelig komponent. Koblingen til HLA-B27 er den sterkeste kjente genetiske risikofaktoren.
Spondylartropati-familien består av:
- Ankyloserende spondylitt – radiografisk aksial spondyloartritt (Bekhterevs sykdom)
- Udifferensiert spondyloartritt
- Psoriasisartritt
- Spondylartropati forbundet med Crohns sykdom og ulcerøs kolitt (enteroartritt)
- Reaktiv artritt (tidligere kalt Reiters syndrom)
- Spondylartropatier hos barn
Aksial spondyloartritt
AxSpA er en kronisk betennelsesaktig leddsykdom, som hovedsakelig angriper bekken, rygg, nakke og brystkasse, men også perifere ledd kan rammes.
Aksial spondyloartritt (SpA) kan deles inn i radiografisk aksial SpA (r-axSpA) og ikke-radiografisk aksial SpA (ir-axSpA). Dette baseres på om det er utviklet skader som er synlige på vanlig røntgen, og radiografisk axSpA tilsvarer Bekhterevs sykdom. Ikke alle vil utvikle skader som er synlige på røntgen, selv etter mange år med symptomer. Dette avhenger blant annet av utstrekningen av betennelse i IS-leddene. Behandlingen er imidlertid den samme for radiografisk og ikke-radiografisk sykdom.
De første symptomene på aksial spondyloartritt er typisk setesmerter vekselsvis høyre og venstre side, morgenstivhet og ryggsmerter, særlig fra korsryggen. Det kan være vanskelig å komme seg ut av sengen om morgenen, reise seg opp av en stol eller komme inn og ut av en bil. Det er vanlig at stivheten bedres ved moderat aktivitet, men ikke ved hvile. Man kan også ha smerter i hofter, bryst, skuldre og nakke. Hæler, kjeveledd og knær kan også angripes. De fleste pasientene får sine første symptomer i ung alder, typisk i 20–30 årene, men også barn kan rammes. Det er sjelden sykdommen oppstår etter 45 års alder.
Rundt 11 % av de med aksial spondyloartritt har også psoriasis. En like stor andel utvikler inflammatorisk tarmsykdom, og om lag 30 % får regnbuehinnebetennelse ved minst en anledning. Mange sliter også med dårlig søvn, og studier viser at en høy andel av pasienter rapporterer fatigue/utmattelse. Betennelser i senefester/entesitter forekommer også hyppig blant pasienter med spondyloartritt. Flere kvinner er rammet av spondyloartritt enn tidligere antatt. Kvinnelige pasienter har typisk noe mindre aktiv betennelse, men rapporterer mer uttalte smerter enn menn.
Diagnostisering
Radiologiske undersøkelser (MR/CT/Røntgen) er de viktigste undersøkelsene hos pasienter med typiske symptomer. Tidligere var dette undersøkelser av iliosakralledd (IS-ledd) med vanlig røntgen. Dette har vist seg å ikke være en særlig egnet metode for utredning på grunn av begrenset evne til å påvise tidlige forandringer i IS-ledd. I tillegg er forandringene i IS-ledd vanskelige å tolke på vanlig røntgen. Man anbefaler derfor MR av IS-ledd rutinemessig til utredning ved mistanke om spondyloartritt. Mens vanlig røntgen kun kan vise skader som har utviklet seg i skjelettet, kan MR vise om det er pågående betennelser i tillegg til eventuelle kroniske forandringer. Ved å benytte MR i stedet for røntgen, kan nok tiden fra symptomdebut til diagnose reduseres med flere år i gjennomsnitt. For noen pasienter er det ikke mulig å gjennomføre MR, og da kan CT-røntgen eller vanlig røntgen være et alternativ. Ofte vil man ved MR-undersøkelse også undersøke ryggsøylen i tillegg til IS-ledd.
Diagnosen bør stilles av lege som har erfaring med spondyloartritter, og vil alltid baseres på kombinasjonen av symptomer, funn ved blodprøver og funn ved radiologisk (MR) undersøkelse.
Ved å stille diagnosen tidlig, vil en pasient med symptomer på aksial spondyloartritt som ikke har røntgenforandringer ennå, kunne få et behandlingstilbud mye tidligere i sykdomsforløpet. Man har indikasjoner på at tidlig biologisk behandling, hos pasienter med aktiv inflammasjon og tidlige skadetegn, kan bremse utvikling av skader i skjelettet, men ikke hindre at sykdommen blir kronisk. Det vil gi mulighet for god, symptomlindrende behandling på et tidligere tidspunkt, slik at man kan få bedre livskvalitet med færre smertefulle år. Denne pasientgruppen rammes ulikt og sykdommen varierer gjennom hele sykdomsforløpet. Noen har milde symptomer, og kan være uten plager i lange perioder. Andre har store plager og kan få en tiltagende stivhet i ryggen.
Les mer om aksial spondyloartritt her
Udifferensiert spondyloartritt
Man kan også få diagnosen udifferensiert spondyloartritt, med plager i andre ledd enn ryggsøylen, som noen også betegner som perifer spondyloartritt.
Benevnelsen udifferensiert spondyloartritt blir benyttet om spondyloartritt der man ennå ikke kan stadfeste hva slags type det er. Den viktigste forskjellen mellom udifferensiert spondyloartritt og ankyloserende spondylitt er at røntgen ikke viser tegn til, eller kun viser beskjedne tegn til, betennelse i iliosakralleddene.
Diagnosen regnes derfor som forstadiet til ankyloserende spondylitt, men kan også utvikle seg til en av de andre spondyloartrittene. Det tar nemlig mange år fra man merker de første symptomene til røntgenologiske forandringer blir synlige. MR kan derimot avsløre betennelse og forandringer på iliosakralleddene på et tidlig tidspunkt.
Les mer om udifferensiert spondyloartritt her
Psoriasisartritt
Psoriasisartritt er en revmatisk sykdom som gir betennelse, smerte, hevelse, ømhet og nedsatt bevegelse i angrepne ledd. Sykdommen er en livslang tilstand, ofte med både gode og dårlige perioder, og den kan arte seg svært ulikt fra person til person.
Psoriasis artritt kan presentere seg på ulike måter. Noen har betennelser i ryggsøyle og iliosakralledd (IS-ledd), og symptomene er som de man finner ved axial spondyloartritt/Bekhterevs sykdom. Andre kan i varierende grad ha betennelser i større eller mindre ledd, og det kan være affeksjon av bare ett ledd (monoartritt), 2–4 ledd (oligoartritt) eller flere ledd (polyartritt). Pasienter med mono- eller oligoartritt har ofte betennelser i store ledd, ofte i underekstremiteter, og gjerne en asymmetrisk distribusjon. Dette i motsetning til de som har affeksjon av småledd, hvor det ofte er mange ledd affisert med en symmetrisk utbredelse. Denne siste gruppen fremstår gjerne veldig likt revmatoid artritt (RA). Et trekk som er veldig spesielt for psoriasis artritt, er betennelser i de ytterste fingerledd/tåledd. Man kan også se betennelser i senefester (entesitt) og i seneskjeder. Når slike betennelser opptrer i fingre og/eller tær, blir disse ofte hovne, røde og ømme, og får et pølselignende utseende. Disse kalles da gjerne «pølsefingre/tær», men den medisinske benevnelsen er daktylitt.
Man mener at både arvelige, miljømessige og immunologiske faktorer spiller inn for at sykdommen oppstår. Både infeksjon, stress og ulike skader er blitt foreslått som utløsende faktorer. Vevstypeantigenet HLA-B27 forbindes med sykdom i ryggraden og i psoriasisartritt, men det er ikke en betinget sammenheng. Sykdommen opptrer like ofte hos menn som hos kvinner.
Rundt 2–4 % av befolkningen har psoriasis og ca. 10–40 % av disse får psoriasisartritt. De fleste utvikler psoriasis før de får artrittsykdommen, men 15–20 % får hudaffeksjon senere. Noen pasienter utvikler ikke hudsymptomer, men har da nære slektninger med psoriasis. I en norsk studie fant man at leddsykdommen kom ca. 8 år etter hudsykdommen.
Les mer om psoriasisartritt her
Crohns sykdom
Sykdommen kan ramme alle deler av tarmsystemet fra munnhule til endetarmsåpningen. Den vanligste delen av tarmsystemet som er påvirket er overgangspartiet mellom tynntarmen og tykktarmen. Betennelse i tarmen medfører at tarmen ikke kan utføre sin normale funksjon, noe som kan føre til diaré.
Andre symptomer er tilbakevendende magesmerter, oppblåsthet, kvalme, nedsatt matlyst og vekttap. Betennelsesreaksjonen angriper alle de fire lagene i tarmveggen, i motsetning til ulcerøs kolitt, som bare angriper slimhinnen. Karakteristisk for Crohns sykdom er tendensen til fisteldannelse, innsnevringer i tarmen og hulldannelse grunnet betennelsen.
Magesmerter er vanligst ved denne autoimmune sykdommen. De er ofte diffuse, men kan også være lokalisert i nedre, høyre del av magen, over det affiserte tarmavsnittet. Lett diaré, vekttap, luftplager og perioder med feber er også vanlig. Synlig blod og slim i avføringen forekommer sjeldnere enn ved ulcerøs kolitt. En komplikasjon som analfistel kan også være første tegn på sykdommen. Sykdommen kan også starte som akutte smerter i mageregionen på grunn av tarmslyng.
Ulcerøs kolitt
Ulcerøs kolitt er en kronisk betennelsessykdom som bare angriper tykktarmen. Den regnes som en autoinflammatorisk sykdom. Endetarmen er hyppigst affisert, og betennelsesforandringene er begrenset til slimhinnen. Sykdomsforløpet er kronisk, med gode perioder og perioder med akutt forverring. Ulcerøs kolitt har mange likhetstrekk med Crohns sykdom, men forskjellen er at ulcerøs kolitt bare angriper tykktarmen og har et annet betennelsesmønster. Betennelsen finnes først og fremst i tarmens slimhinne hvor det danner seg sår (ulcerøs betyr sårdannende).
Symptomene domineres av slimete og blodige avføringer. Ved milde former har pasienten bare en lett diaré og lett blodtilblanding i avføringen. Andre symptomer kan være magesmerter, slapphet, nedsatt allmenntilstand, vekttap, dårlig matlyst, blødning fra endetarmen og generelt tap av næringsstoffer.
Reaktiv artritt
En reaktiv artritt er en leddbetennelse som oppstår i kjølvannet av en gjennomgått infeksjon, opplyses det på NHIs nettsider. Som regel er det ett eller noen få ledd som angripes. Betennelsen kan for eksempel oppstå etter seksuelt overførbare sykdommer som chlamydia og gonokokker eller etter tarminfeksjoner.
Symptomer på reaktiv artritt kan være følelse av å være syk, tretthet, feber, vekttap og nedsatt matlyst. Reaktiv artritt starter ofte med akutt hevelse, ømhet, varme, rødhet og nedsatt bevegelighet i ett eller flere store ledd. Det er også vanlig med smerter ved senefester, særlig der hælsenen fester seg og er festet til bindevevshinnen under foten.
Ved reaktiv artritt leges ofte leddbetennelsen i løpet av seks måneder uten at man får varige plager. Noen får kroniske plager spesielt fra rygg og hæl.
Les mer om reaktiv artritt her
Spondylartropatier hos barn
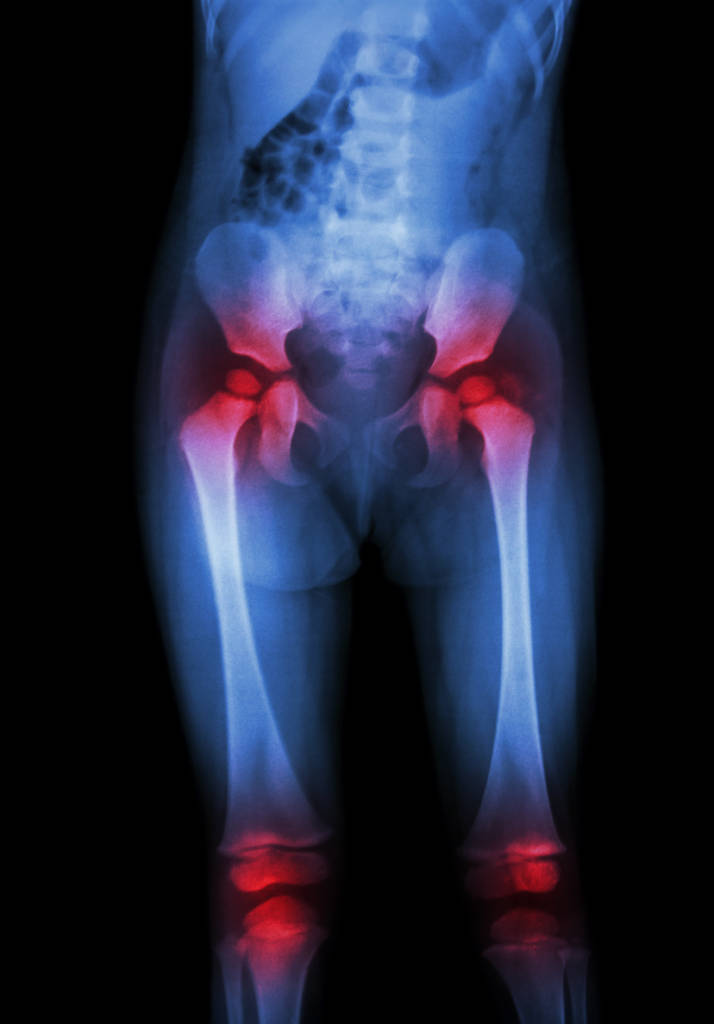
Spondyloartritt (SpA) er en betegnelse på en gruppe kroniske leddsykdommer kjennetegnet av artritt i ryggsøylen eller bekken (ileosakralledd) og/eller betennelse i perifere ledd og senefester (entesitter). Hos barn er betegner vi sykdommene som entestittrelatert artritt (ERA eller juvenil SpA-ERA). Grunnen til dette er at selve den aksiale inflammasjonen kan komme sent i sykdomsforløpet og ofte ikke før i voksen alder, og hos yngre barn dominerer gjerne entesitter og perifere artritter det kliniske bildet. Juvenil ERA omfatter juvenil spondyloartritt, reaktiv artritt og artritt assosiert med inflammatorisk tarmsykdom. Sykdommen har en klar arvelig komponent, mange pasienter har førstegradsslektninger med relaterte sykdommer, og opp til 85% av pasientene er HLAB27 positive.
De vanligste symptomene er hovne og smertefulle ledd, leddstivhet, morgenstivhet og bevegelseslindring. Ofte er fire eller færre ledd angrepet og det er for det meste de større leddene i bena, som knær, ankler, føtter og hofter, som er mest utsatt. Hofteleddsartritt er vanligere hos barn enn hos voksne. Noen barn kan ha artritt i ledd i armene, særlig skuldrene.
